Die winkelstabile Plattenosteosynthese als primäre Therapie. Doch was, wenn diese versagt?

Eine ältere Patientin, sagen wir 80 Jahre alt, mit einer Oberarmkopffraktur kommt während deines Dienstes in der Klinik an. Schnell wird dir klar, dass eine Operation induziert ist. Doch wie? Solltest du versuchen den Knochen zu erhalten oder aufgrund des Alters und der vorliegenden Osteoporose lieber direkt eine inverse Schulterendoprothese anstreben?
Was passiert, wenn die Platte versagt und es erfolgt dann die Umstellung auf die Prothese? Hat das einen Nachteil für deine Patientin?
Genau dieser Frage wollten wir nachgehen.
In den letzten 10 Jahren wurde in Deutschland ein enormer Zuwachs an inversen Schulterendoprothesen bei der Versorgung von älteren Patient*innen mit proximaler Humerusfraktur beobacht. Es scheinen also viele Unfallchirurg*innen vermehrt direkt einen Gelenksersatz anzustreben. Nur hat ein zuvor stattfindender Versuch einer Knochenerhaltenen Therapie bei Versagen einen Nachteil (abgesehen von einer zweiten notwendigen Operation) für die Patient*innen?
Um diese Frage zu klären, haben wir in der Math-Surg Gruppe anhand bundesweiter Daten der AOK über 15.000 Patient*innen mit inverser Schulterendoprothese ab OP nachbeobachtet und unterschieden, ob diese die primäre Therapie war, oder sekundär nach winkelstabiler Plattenosteosynthese erfolgt ist.
Etwa 8% der Patient*innen erhielt die Schulterendoprothese als sekundäre Therapie nach Plattenosteosynthese, wobei im Mittel 8 Monate zwischen primärer Platte und sekundärer Prothese liegen. Hierbei haben wir auch beobachtet, dass bei mehr als einem Viertel der Patient*innen zwischen beiden Therapien noch eine weitere Operation sattgefunden hat und somit die Prothese nicht die zweite, sondern bereits die dritte Operation an der Schulter ist.
Um die Verläufe zu evaluieren, haben wir nun unterschiedliche Komplikationen, wie chirurgische Komplikationen (u.a. sekundäre Operationen inklusive Revisionseingriffe, sekundäre Arthroskopie und Amputation der oberen Extremität Im Bereich der Schulter oder des Oberarms), schwere unerwünschte Ereignisse (Herzinfarkt, Schlaganfall, Organversagen, Herzstillstand/Reanimation, Lungenembolie, ARDS) und die Sterblichkeit ausgewertet.
Unsere Analyse teilt sich in drei Teile:
Wie ist das Outcome der Patient*innen während des Krankenhausaufenthaltes?
Wir haben beobachtetet, dass bei Patient*innen mit sekundärer Prothese das Risiko für chirurgische Komplikationen signifikant erhöht war. Das heißt, selbst wenn ich über statistische Modelle die Unterschiede in den Patientenprofilen (Alter, Geschlecht, Begleiterkrankungen) ausgleiche, sind deutlich höhere chirurgische Komplikationen nach sekundärer Prothese vorhanden gewesen.
Internistischen Komplikationen – sei es Herzinfarkt, Schlaganfall, Lungenembolie, Organversagen, oder ähnliches – sind bei den sekundären Prothesen seltener beobachtet wurden.
Hier muss man aber sicherlich berücksichtigen, dass man einen deutlichen Selektionsbias hat. Die Patient*innen mit sekundärer Prothese sind immerhin alles Patient*innen, die die erste Operation mehr oder weniger gut überstanden haben. Bei Patient*innen, die nach der Plattenosteosynthese schwere Komplikationen hatten, würde man sicherlich eher dazu tendieren auf erneute Operationen zu verzichten. Diese Beobachtung des niedrigeren Risikos für schwere unerwünschte und/oder Thromboembolische Ereignisse ist daher sicherlich unter dem Punkt „Survival of the fittest“ zu sehen.
Wie ist das Outcome der Patient*innen im weiteren Verlauf nach Entlassung?
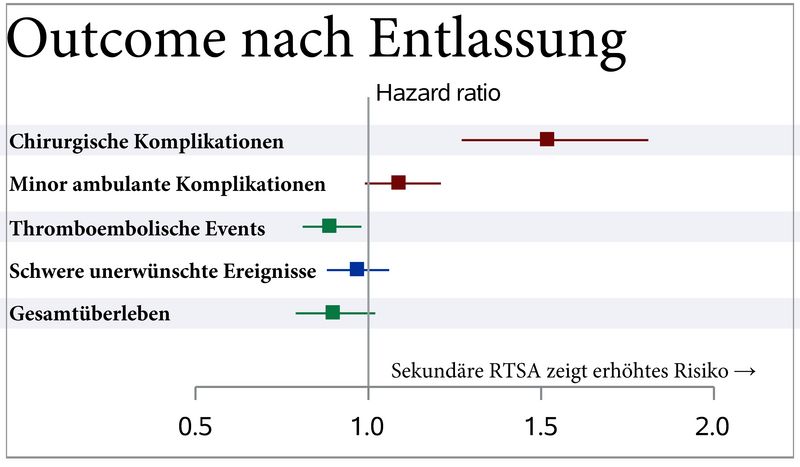
Als nächstes sind wir der Frage nach gegangen, was mit den Patient*innen danach – also nach der Entlassung passiert. Wir hatten durch den in den AOK-Daten nahezu vollständig vorliegenden Verlauf der Patient*innen die Möglichkeit bis zu 6 Jahre (mediane Nachbeobachtungszeit 34 Monate) nach zu beobachten.
Das Bild ist sehr vergleichbar zu den Risiken während der stationären Versorgung. Die Patient*innen mit sekundärer Prothese haben ein höheres Risiko für chirurgische Komplikationen, jedoch seltener Thromboembolische Ereignisse im Verlauf. Auch das Gesamtüberleben ist besser. Wie schon eben erwähnt, muss man hier die Selektion (Survival of the fittest) berücksichtigen.
Aber nochmal ein Blick auf die chirurgischen Komplikationen: Bei einem Viertel aller versagten Platten findet zwischen dieser und der sekundären Prothese noch mindestens eine weitere OP statt.
Es ist erschreckend, wie viele weitere Operationen das Versagen der Plattenosteosynthese im Zweifelsfall bedeuten kann.
Innerhalb von 5 Jahren nach primärer Versorgung der Oberarmkopffraktur mussten 27% der Patient*innen mit primärer Platte insgesamt dreimal, 8% viermal und 8% sogar mindestens fünfmal an der Schulter operiert werden. Im Vergleich dazu erfolgte bei 91% der Patient*innen mit primärer Prothese innerhalb von 5 Jahren nur diese eine OP.
Bei einem Kollektiv an betreffenden Personen, die im Median 80 Jahre alt sind, ist die hohe Anzahl an Operationen, die ein Therapieversagen mit sich bringen kann, eine enorme Belastung – körperlich wie psychisch. Insbesondere das Risiko für ein Delir und dessen Folgen sollte man im Hinterkopf haben, da es mitunter eine enorme Verminderung der Lebensqualität und der Selbstständigkeit mit sich bringt.
Wenn die Umstellung von Platte auf Prothese noch im selben stationären Aufenthalt passiert, was bedeutet das für die Patient*innen?
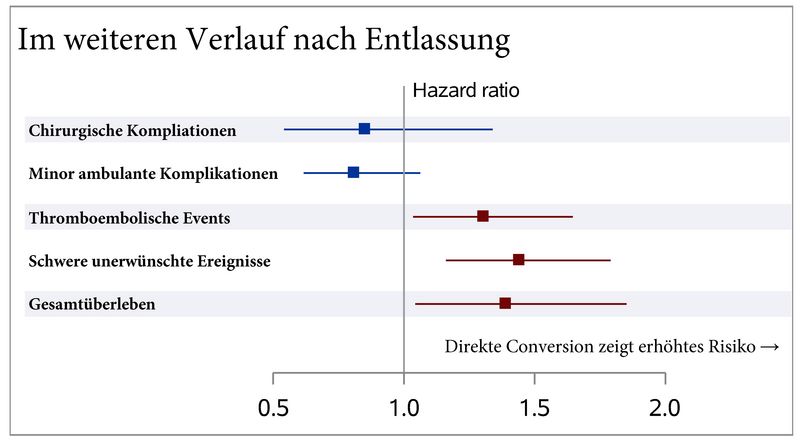
Als letzten Punkt haben wir uns einmal angeschaut, in wie weit es Unterschiede gibt, ob die Konversion von Platte auf Prothese unmittelbar noch während des ersten stationären Aufenthalts erfolgt, oder erst im weiteren Verlauf passiert ist.
Kurz gesagt: Die Patient*innen mit direkter Konversion zeigen ein enormes Risiko für fatale Verläufe. Während des stationären Aufenthaltes zeigen sie höhere Tendenzen zu Delir, allgemeinen Komplikationen, schwere unerwünschte Ereignisse (wie Herzinfarkt, Herzstillstand, Schlaganfall, Organversagen) und müssen häufiger auf Intensivstation behandelt werden.
Ein ähnliches Bild ist auch nach der Entlassung zu beobachten. Außerdem ist sowohl die Akutsterblichkeit (innerhalb des ersten Monats) erhöht, als auch das Gesamtüberleben verringert. Chirurgisch scheint es zwischen direkter und später erfolgter Konversion keinen Unterschied zu geben; in Bezug auf die so deutlich schlechteren Verläufe wohl aber ehr ein geringer Trost.
Natürlich hat unsere Studie auch Limitationen, den Selektionsbias habe ich schon erwähnt. Auch wissen wir nichts über die genaue Frakturbeschaffenheit, noch haben wir Informationen über die postoperative Funktion der Patient*innen. Dennoch liefert diese Studie neue, systematische Informationen über Patient*innen mit proximaler Humerusfraktur und ist Stand jetzt die Studie mit dem größten Studienkollektiv, die primäre und sekundäre Schulterendoprothesen verglichen hat.
Auf dem DKOU 2022 bin ich nach der Präsentation der Ergebnisse gefragt wurden:
Was würden Sie tun, wenn Ihre Oma betroffen wäre?
Mein erster Gedanke: Christoph anrufen! Meine Antwort: „Man kann keine pauschale Antwort geben, das Problem ist vielschichtig“.
Man sollte den einzelnen Menschen berücksichtigen, sich das Risikoprofil anschauen und dann gemeinsam, d.h. mit Blick auf die Bedürfnisse des*r einzelnen Patient*in eine Entscheidung treffen. Wenn man zweifelt, ob die Plattenosteosynthese gelingen kann und die inverse Schulterendprothese induziert ist, sollte man genau abwägen, ob diese nicht zu favorisieren ist.
Versagt die Platte, bringt das mitunter einen folgenschweren Verlauf mit sich. Dennoch ist die Prothese der schwerwiegendere Eingriff, das Op-Risiko sollte genau abgewogen werden.
Es gibt also keine allgemeine Strategie. Es ist eine ganzheitliche Problematik, die du nur mit Blick auf den gesamten Menschen zufriedenstellend addressieren kannst.
Originalarbeit:
Increased complication rates for salvage RTSA after failed locked plate fixation compared to primary RTSA in the treatment of proximal humeral fractures in elderly patients
J Shoulder Elbow Surg. 2023 (Epub ahead of print)
J. Köppe, J. Stolberg-Stolberg, R. Rischen, M. Freistuehler, A. Faldum, M.J. Raschke, J.C. Katthagen

